سندرم متابولیک چیست و چرا خطرناک است؟ (راهنمای جامع تشخیص، درمان و پیشگیری)
چون معمولاً با علائم واضح شروع نمیشود اما بهتدریج خطر دیابت نوع ۲، کبد چرب،
بیماریهای قلبی-عروقی و حتی سکته را بالا میبرد.
خبر خوب این است که در بسیاری از افراد، با تشخیص بهموقع و برنامه درمانی اصولی، قابل کنترل و حتی برگشتپذیر است.
بلکه مجموعهای از چند اختلال است که معمولاً در کنار هم دیده میشوند و همدیگر را تشدید میکنند.
این مجموعه شامل:
- چاقی شکمی (افزایش دور کمر و چربی احشایی)
- قند خون بالا یا پیشدیابت / مقاومت به انسولین
- فشار خون بالا
- اختلال چربی خون (تریگلیسرید بالا و/یا HDL پایین)
از دید بالینی، سندرم متابولیک به ما میگوید که بدن وارد فاز «ریسک بالا» شده است:
یعنی مسیر فیزیولوژیک به سمت التهاب مزمن، آسیب رگها، اختلال عملکرد کبد و لوزالمعده، و در نهایت
دیابت نوع ۲ و بیماری قلبی-عروقی حرکت میکند.
ممکن است فرد هنوز دیابت یا بیماری قلبی قطعی نداشته باشد،
اما وجود سندرم متابولیک یعنی احتمال رخداد این مشکلات در سالهای آینده بیشتر است—پس بهترین زمان برای اقدام، همین مرحله است.
2) چرا سندرم متابولیک خطرناک است؟
خطر سندرم متابولیک فقط «عدد آزمایش» نیست. ترکیب این اختلالها باعث میشود دیواره رگها آسیبپذیرتر شود،
التهاب افزایش یابد و احتمال لخته شدن خون، تصلب شرایین و اختلال عملکرد اندامهای حیاتی بیشتر شود.
مهمترین پیامدهای سندرم متابولیک
- دیابت نوع ۲: مقاومت به انسولین و افزایش قند ناشتا زمینهساز دیابت است.
- بیماری قلبی-عروقی: فشار خون بالا + چربی خون غیرطبیعی + التهاب مزمن خطر بیماری عروق کرونر را افزایش میدهد.
- سکته مغزی: افزایش فشار خون و تصلب شرایین خطر سکته را بالا میبرد.
- کبد چرب غیرالکلی (NAFLD/MASLD): چربی احشایی و مقاومت به انسولین با تجمع چربی در کبد مرتبطاند.
- آپنه خواب: بهویژه در افراد با چاقی شکمی، آپنه خواب میتواند فشار خون و مقاومت به انسولین را بدتر کند.
به همین دلیل، سندرم متابولیک را میتوان «چهارراه» بسیاری از بیماریهای شایع بزرگسالی دانست.
مدیریت صحیح آن به معنی کاهش همزمان چند ریسک مهم است.
3) معیارهای تشخیص سندرم متابولیک
معیارهای تشخیص در راهنماهای مختلف (مانند NCEP ATP III یا IDF) کمی تفاوت دارد،
اما در بسیاری از منابع، وجود حداقل ۳ مورد از ۵ معیار زیر به نفع سندرم متابولیک است:
| مولفه | معیار رایج | توضیح کاربردی |
|---|---|---|
| چاقی شکمی (دور کمر) | بسته به جمعیت/راهنما متفاوت است | مهمتر از وزن کلی، مقدار چربی احشایی است. اگر شلوار/کمربند مرتب تنگتر میشود، علامت هشدار است. |
| تریگلیسرید | ≥ 150 mg/dL یا درمان | بهویژه با مصرف قند/کربوهیدرات تصفیهشده بالا میرود. |
| HDL (کلسترول خوب) | پایینتر از حد مطلوب یا درمان | HDL پایین با کمتحرکی، اضافهوزن و سیگار بدتر میشود. |
| فشار خون | ≥ 130/85 mmHg یا درمان | حتی فشار خون «لب مرز» اگر پایدار باشد، ارزش پیگیری جدی دارد. |
| قند خون ناشتا | ≥ 100 mg/dL یا درمان | قند ناشتا بالاتر، اغلب نشاندهنده پیشدیابت/مقاومت به انسولین است. |
اعداد دقیق ممکن است با توجه به سن، جنس، قومیت و راهنمای بالینی متفاوت باشد.
تفسیر نهایی بهتر است توسط پزشک انجام شود—بهخصوص اگر دارو مصرف میکنید یا بیماری زمینهای دارید.
4) علتها و عوامل خطر سندرم متابولیک
سندرم متابولیک معمولاً نتیجه یک عامل واحد نیست؛ ترکیبی از ژنتیک، محیط، سبک زندگی و تغییرات هورمونی در طول زمان است.
با این حال، چند عامل نقش محوری دارند:
الف) افزایش چربی احشایی (چاقی شکمی)
چربی احشایی (چربی اطراف اندامهای داخلی) فقط «ذخیره انرژی» نیست؛ یک بافت فعال هورمونی است
که میتواند پیامهای التهابی تولید کند و حساسیت به انسولین را کاهش دهد. به همین دلیل،
دو فرد با وزن یکسان ممکن است ریسک متفاوتی داشته باشند؛ آنکه چربی شکمی/احشایی بیشتری دارد،
معمولاً در معرض خطر بیشتری است.
ب) رژیم غذایی پرکالری و پرقند
دریافت مداوم کالری اضافی—بهویژه از قندها و کربوهیدراتهای تصفیهشده—باعث افزایش تریگلیسرید،
تجمع چربی کبد و تشدید مقاومت به انسولین میشود.
ج) کمتحرکی
عضله یکی از مهمترین مصرفکنندگان قند خون است. کاهش فعالیت بدنی باعث میشود
مسیرهای متابولیک به سمت ذخیره چربی و افزایش قند و چربی خون حرکت کند.
د) خواب ناکافی و استرس مزمن
اختلال خواب و استرس میتوانند از طریق افزایش کورتیزول، اشتهای بیشتر، تمایل به غذاهای پرقند/پرچرب
و افزایش فشار خون، سندرم متابولیک را تشدید کنند.
هـ) سن، ژنتیک و برخی داروها
با افزایش سن، متابولیسم و توده عضلانی تغییر میکند. ژنتیک نیز در الگوی ذخیره چربی و حساسیت به انسولین نقش دارد.
بعضی داروها (مثلاً برخی کورتونها) در افراد مستعد میتوانند روی قند و وزن اثر بگذارند؛
هرگز دارو را خودسرانه قطع نکنید و حتماً با پزشک هماهنگ کنید.
5) نقش مقاومت به انسولین در سندرم متابولیک
بسیاری از متخصصان، مقاومت به انسولین را موتور اصلی سندرم متابولیک میدانند.
وقتی سلولها نسبت به انسولین «کمحساس» میشوند، لوزالمعده مجبور است انسولین بیشتری ترشح کند
تا قند خون را کنترل کند. این وضعیت (هایپرانسولینمی) میتواند:
- به افزایش ذخیره چربی، بهخصوص در ناحیه شکم کمک کند
- تریگلیسرید را بالا ببرد و HDL را پایین بیاورد
- فشار خون را از مسیرهای مختلف (مانند احتباس سدیم و تغییر عملکرد عروق) افزایش دهد
- در بلندمدت، لوزالمعده را خسته کند و زمینه دیابت نوع ۲ را بسازد
درمان سندرم متابولیک معمولاً یعنی «بهبود حساسیت به انسولین»؛
و مؤثرترین راههای آن در بیشتر افراد: کاهش وزن هدفمند + ورزش + اصلاح الگوی غذایی و خواب است.
6) علائم سندرم متابولیک (و چرا ممکن است بیعلامت باشد)
بسیاری از افراد با سندرم متابولیک هیچ علامت واضحی ندارند و فقط در آزمایش یا چکاپ کشف میشود.
با این حال، برخی نشانهها میتواند شما را حساس کند:
- افزایش تدریجی دور کمر و چاقی شکمی
- خستگی بعد از غذا، خوابآلودگی یا افت انرژی
- افزایش فشار خون یا سردردهای ناشی از آن (نه همیشه)
- تیرگی پوست در چینها (آکانتوزیس نیگریکانس) در برخی افراد مقاوم به انسولین
- کبد چرب در سونوگرافی
چون علائم میتواند خاموش باشد، چکاپ منظم در افراد دارای اضافه وزن، سابقه خانوادگی دیابت،
یا فشار خون/چربی خون مرزی اهمیت زیادی دارد.
7) چه آزمایشها و ارزیابیهایی لازم است؟
برای ارزیابی سندرم متابولیک معمولاً این موارد بررسی میشود (بسته به شرایط فرد ممکن است موارد بیشتری لازم باشد):
- اندازهگیری دور کمر و شاخصهای بدنی
- فشار خون (ترجیحاً چند نوبت و در شرایط استاندارد)
- قند ناشتا و در صورت نیاز HbA1c
- پروفایل چربی (TG, HDL, LDL, Total Cholesterol)
- آنزیمهای کبدی و در صورت نیاز بررسی کبد چرب
- در برخی افراد: TSH، ویتامین D، ارزیابی خواب/آپنه خواب، و بررسیهای قلبی
اگر نتیجه آزمایش «لب مرز» است، آن را بیاهمیت تلقی نکنید.
تغییرات کوچک در همین مرحله میتواند جلوی نیاز به داروهای بیشتر در آینده را بگیرد.
8) درمان سندرم متابولیک: برنامه علمی و مرحلهای
درمان موفق سندرم متابولیک معمولاً «پروژه کوتاهمدت» نیست؛ یک برنامه مرحلهای و قابلاجراست که باید پایدار بماند.
هدف، فقط پایین آوردن اعداد آزمایش نیست؛ بلکه کاهش ریسک قلبی-عروقی و جلوگیری از پیشرفت به دیابت نوع ۲ است.
هدفهای درمانی اصلی
- کاهش چربی احشایی و کم کردن دور کمر
- بهبود قند خون و حساسیت به انسولین
- کنترل فشار خون
- اصلاح چربی خون (کاهش TG و بهبود HDL/LDL)
- بهبود کیفیت خواب و کاهش استرس
کاهش وزن: چرا حتی 5 تا 10 درصد مهم است؟
در بسیاری از افراد، کاهش وزن 5 تا 10 درصد میتواند تغییرات معنیداری در قند خون، فشار خون و TG ایجاد کند.
نکته کلیدی «پایداری» است: کاهش وزن سریع اما ناپایدار (رژیمهای سخت و کوتاه) معمولاً به برگشت وزن و تشدید مقاومت به انسولین منجر میشود.
اگر کاهش وزن با رژیم و ورزش به تنهایی دشوار است، لازم نیست سالها در چرخه شکست و شروع مجدد بمانید.
ارزیابی پزشکی (از نظر هورمونها، داروها، سبک زندگی، الگوی خواب و برنامه درمان) میتواند روند را قابلکنترلتر کند.
9) تغذیه مناسب در سندرم متابولیک (اصول کاربردی)
بهترین رژیم، رژیمی است که هم علمی باشد هم قابل ادامه.
برای سندرم متابولیک، اغلب هدفها شامل کاهش کالری دریافتی، بهبود کیفیت کربوهیدرات، افزایش فیبر،
و مدیریت چربیهای غذایی است.
اصل 1: کیفیت کربوهیدرات را بالا ببرید
- کاهش نوشیدنیهای شیرین، شیرینی…
- http://www.drsepehriclinic.com
- syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic v syndrome metabolic syndrome metabolic syndrome metabolic syndrome metabolic
 09124992558
09124992558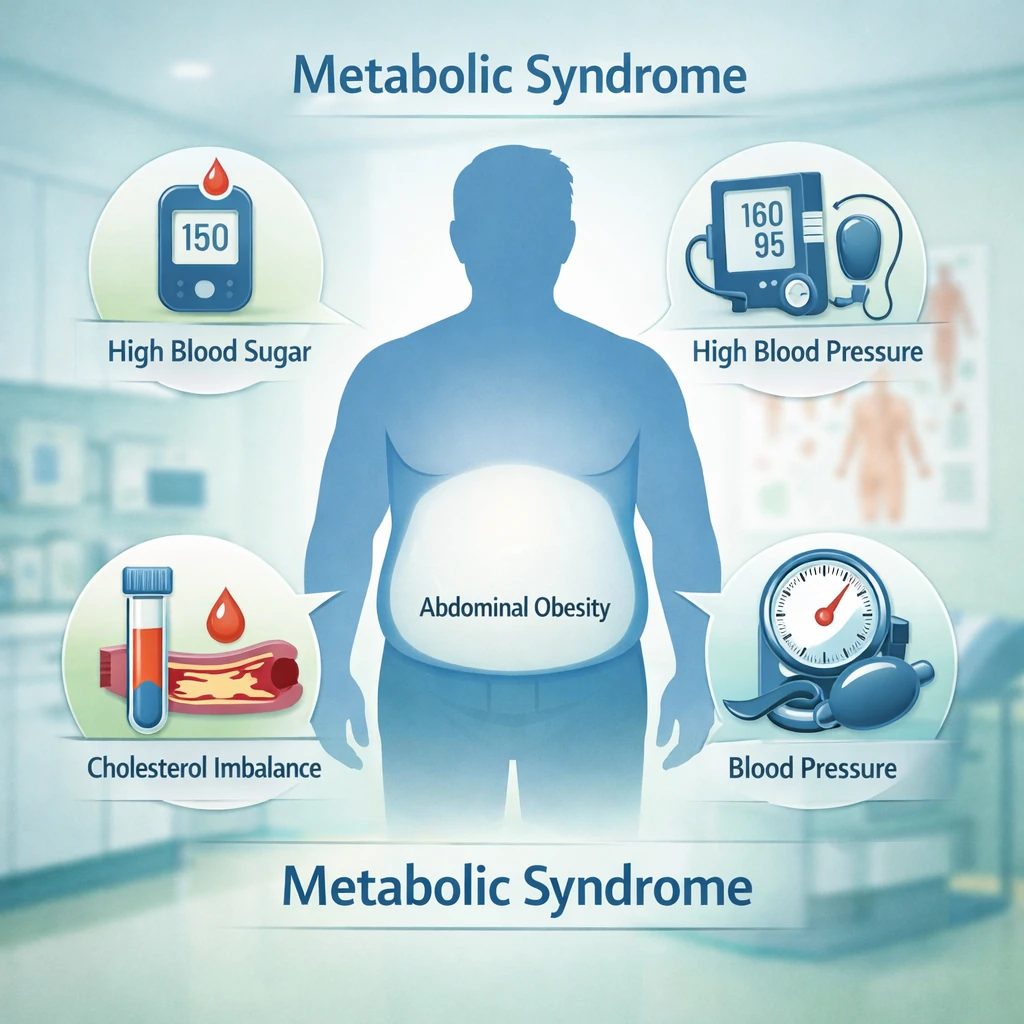

دیدگاهتان را بنویسید